健康知识库
妊娠期巨细胞病毒感染--274
编辑:ddayh.cn
- 上一篇:妊娠期风疹病毒感染--275
- 下一篇:妊娠期单纯疱疹病毒感染--273
- 200子宫脱落是怎么引起的
- 200孕妇血小板减少要注意什么
- 200估计胎儿体重问题
- 200为什么顺产还需要会阴侧切
- 200产前筛查高风险和低风险区别
- 200药流后多长时间才能同房
- 200患有盆腔炎后如何锻炼
- 200包皮过长对女性的危害
- 200乳房一阵一阵刺痛怎么回事
- 200子宫内膜异位症最主要的症状表现
- 200怀孕生气哭对胎儿影响有什么
- 200卵巢癌的女性吃什么食物好
- 200无创DNA好还是羊水穿刺好
- 20042天产检检查什么
- 200无痛分娩和剖腹产的麻醉区别
- 200怀孕后胆固醇增高的危害
- 200孕早期反胃如何调理
- 200子宫内膜息肉的危害有哪些
- 200子宫癌手术后注意什么
- 200盆腔感染怎么治疗
妊娠期巨细胞病毒感染:TORCH又叫优生四项检查,其中包括巨细胞病毒这一项,本文介绍妊妊娠期巨细胞病毒感染。参见我的文章:22TORCH科普。
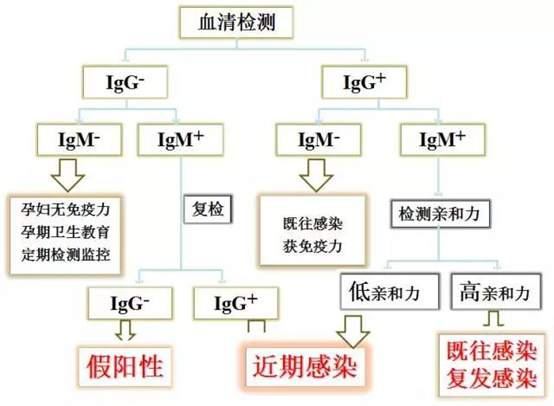
TORCH是指一组病原体:T即弓形虫;R即风疹病毒,C即巨细胞病毒,H即单纯疱疹病毒。TORCH感染后,患者特异性抗体IgM、IgG可迅速升高,IgM出现早,可持续6-12周,而IgG出现晚,但可维持终生。因此,我们常把IgG阳性看作是既往感染,而IgM阳性则做为初次感染的诊断指标。如果IgG阳性;而IgM阴性,则认为是正常的,是既往感染,引起机体有免疫力,是正常的!!!。
1.IgG阳性IgM阴性:曾经感染过这种病毒,或接种过疫苗,并且已产生免疫力,胎宝宝感染的可能性很小
2.IgG阴性IgM阴性:表明孕妇为易感人群。妊娠期最好重复IgG检查,观察是否阳转。
3.IgG阳性IgM阳性:表明孕妇可能为原发性感染或再感染。可借IgG亲和试验加以鉴别。
4.IgG阴性IgM阳性:近期感染过,或为急性感染;也可能是其它干扰因素造成的IgM假阳性。需2周后复查,如IgG阳转,为急性感染,否则判断为假阳性。
?
巨细胞病毒(cytomegalovirus,CMV)特性:CMV主要在成纤维细胞、上皮细胞和内皮细胞内复制,几乎存在于人体各种器官和组织,并可经尿液、唾液、血液、痰液、精液、乳汁、宫颈分泌物和大便排出。CMV的传播:CMV感染者和潜伏感染者是传染源。主要通过密切接触(包括性接触)、消化道传播和母胎垂直传播,CMV感染无季节性。CMV感染特点:CMV感染潜伏期为28~60d(平均40d),原发感染后2~3周可检测到病毒,多数人可产生抗体,但不能完全清除病毒,会发展为长期带毒或潜伏感染。机体免疫功能正常者,通常无临床表现;机体免疫功能低下时,如器官移植、长期使用免疫抑制剂、合并人免疫缺陷病毒感染及妊娠等,体内病毒复制可再度活跃,即再激活;也可再次感染外源病毒,即再感染。
妊娠期CMV活动性感染分为以下3种类型:原发感染、再激活和再感染。原发感染为孕前不久或孕期初次感染CMV,感染前孕妇体内不存在IgG。再激活和再感染是指潜伏在体内的病原体被重新激活,或再次感染外源病毒。只有IgG阴性者才可能发生原发感染,IgG阳性者只可能发生再激活或再感染。
CMV感染对子代的影响 :CMV通过胎盘、母体分泌物及乳汁传播给子代。孕期CMV经胎盘垂直传播感染胎儿,称先天性感染或宫内感染,是胎儿最常见的病毒感染之一。胎儿感染后可表现为无症状、轻微或严重后遗症,甚至死亡。新生儿生后通过接触母体分泌物或母乳喂养感染CMV常无症状,数月后转为潜伏感染状态。早产儿更易通过母乳感染CMV。孕期CMV感染对子代的影响与母体感染类型有关,原发感染引起的胎儿感染较再激活或再感染者的病情重。
孕前及孕期是否需要进行CMV筛查
1.孕前筛查:建议有条件的育龄妇女进行孕前筛查IgG和IgM,以明确孕前免疫状态,有助于区分孕期感染类型。对于孕前活动性感染的妇女,可暂不受孕;间隔6个月后可受孕。IgG抗体筛查阴性的妇女,可引起重视并采取一定的保护措施。
2.孕期筛查:不建议对孕妇常规进行CMV筛查,有以下原因。(1)我国目前育龄妇女IgG阳性率>90%,孕期原发感染少见。已有的胎儿畸形研究中,因CMV感染所致罕见,缺乏全面筛查的卫生经济效益分析。(2)我国各地区CMV IgG和IgM检测方法不一致。对于定性检查,检测可靠性尚需进一步提高。(3)IgG和IgM均阳性,抗体亲合力处于高低亲合力之间时,难以确定是原发感染还是再激活或再感染,且许多机构不能检查亲合力。(4)即使确定宫内感染,在缺乏胎儿影像学检查异常表现的情况下,也难以确定进一步的临床处理。(5)筛查孕妇IgM有局限性,可能与其他病毒有交叉反应,感染后长时间持续低水平阳性,需动态检测IgG变化。
孕期哪些情况需进行CMV筛查及其如何筛查
1.具有以下情况的高危孕妇需筛查:(1)胎儿超声检查提示以下异常:胎儿生长受限、脑钙化、小头畸形、室管膜囊肿、脑室增宽、肠管强回声、肝大或钙化、腹水、心包积液、肾脏强回声、胎盘增厚或钙化、胎儿水肿等;(2)孕前曾进行病毒筛查,明确CMV IgG阴性者,孕20周前需要复查。
2.筛查方法:检测外周血IgG和IgM抗体。因只检测IgM时易出现假阳性,特别是低滴度阳性者,故不能只检测IgM,且有条件地区应尽可能采用定量检测方法。必要时,间隔3~4周后复查,以动态监测IgG。不能确定感染类型者,应行CMV IgG抗体亲合力检查。
如何确定母体CMV感染类型:
1.IgG和IgM抗体:根据抗体检查结果,可进行初步诊断,结果判读见表1。需要指出的是,抗体定性检查的准确性存在一定误差,临床诊断时应尽可能定量检测CMV抗体,必要时检测IgG亲合力。有条件的医院应定量检测抗体滴度。同时检测间隔3~4周留取的前后2份母体血液样本的CMV IgG滴度,是诊断原发感染的关键。CMV IgG由阴性转为阳性,或者从低水平升高至4倍以上(如滴度从1∶4升至1∶16),是诊断原发感染的证据。

2. IgG抗体亲合力:是指所有特异性IgG抗体与抗原总的结合能力,即抗体与抗原结合的牢固程度。亲合力指数(avidity index,AI)是指抗体与抗原结合力的相对值。原发感染时,产生的抗体与抗原的结合不够牢固,为低AI;随着时间的推移,抗体与抗原的结合力增加,故既往感染、病毒再激活或再感染时,抗体与抗原结合牢固,抗体亲合力随之增高,为高AI。因此,低AI(≤30%)提示感染发生在3~4个月之内,提示原发感染;高AI(>50%)提示感染发生6个月以上,多数为再激活或再感染;如果AI为30%~50%,需随访。只有IgM和IgG均为阳性时,才需要检测CMV IgG的AI。
3.母体外周血CMV--DNA:孕妇外周血CMV DNA阳性是CMV感染的直接指标。用荧光定量聚合酶链反应方法检测CMV DNA,阳性时可诊断活动性CMV感染,但不能区分感染类型。但因外周血CMV DNA阳性率低,故通常不建议通过检测外周血CMV DNA诊断母体活动性感染。
如何诊断胎儿CMV宫内感染:胎儿超声检查出现前述表现,且母体抗体检测结果提示活动性感染,特别是怀疑母体原发感染时,必须确定胎儿是否感染。CMV宫内感染具体筛查和诊断流程见下图。
? ?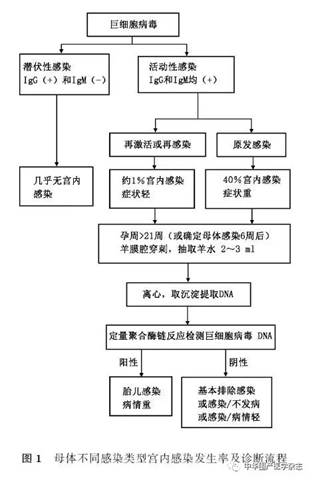
1.宫内感染的诊断方法:常用羊膜腔穿刺。抽取羊水2~3 ml,常规离心后取沉淀(包括羊水中的细胞)用荧光定量聚合酶链反应检测CMV--DNA,敏感性高,特异性为97%~100%。由于CMV在胎儿肾小管上皮复制最活跃,且随胎尿排入羊水,故羊水中病毒载量最高。需要注意的是,因胎儿感染后病毒复制并排到羊水的时间需要6~7周,故羊膜腔穿刺的最佳时机为孕周>21周或明确母体感染后≥6周;若羊膜腔穿刺的孕周≤21周,因胎儿经肾脏排出的病毒量少,容易出现假阴性。
2.羊水CMV DNA结果判定:若羊水CMV DNA阴性,基本可以排除宫内感染,或感染后不发病或症状极轻。羊水病毒载量的高低是否与胎儿感染严重程度相关,目前尚存在争议。因此,应该告知孕妇,羊膜腔穿刺只能基本明确胎儿有无感染,而无法确定感染的严重程度。
管理母胎CMV感染:
1.孕期监测:确定孕妇活动性CMV感染后,应转至具有进一步侵入性产前诊断能力的医院诊治。如果存在宫内感染,且影像学检查确定胎儿存在结构异常,应告知孕妇及家属,胎儿畸形或其他病变的发生风险,同时与孕妇及家属讨论是否继续妊娠。即使未发现胎儿结构异常,仍需告知孕妇及家属,少数胎儿可能有感觉神经性耳聋、视网膜病变或潜在智力发育受损等发生风险。监测超声以评估胎儿解剖结构(如脑室)及生长发育情况,必要时进行胎儿MRI检查。
2.抗病毒治疗:对于明确为孕期活动性CMV感染者,因抗病毒治疗对预防或减轻宫内感染均无效,故通常不建议使用。抗病毒药物仅对获得性免疫缺陷综合征或器官移植后的孕妇使用,目的不是防治宫内感染,而是为了减轻CMV对孕妇的损害,保护孕妇自身。
热门产科