健康知识库
- 当前位置: > 眼科 >
糖尿病性视网膜病变
编辑:ddayh.cn
- 上一篇:2019年眼睛伤残等级评定标准及赔偿标准是什么
- 下一篇:小孩频繁眨眼
- 200当医生告诉你孩子近视了,你要知
- 200睑板腺功能障碍型干眼是否困扰着
- 200祝福
- 200如何提高抵抗力
- 200青光眼的早期症状有哪些
- 200幼儿结膜炎的处理办法
- 200小饮怡情,大饮伤身
- 200白内障怎样治疗
- 200电光性眼炎的症状有哪些
- 200麻痹性斜视怎么治疗
- 200如何防护继发性青光眼
- 200老年黄斑变性的护理工作如何做
- 200翼状胬肉预后如何
- 200先天性斜视遗传吗
- 200白内障的主要临床表现有哪些
- 200疱疹性角膜炎的症状
- 199欢迎关注刘阳医生,方便您随时留
- 199秋冬季节话膏方
- 199如何区分斜颈的分型
- 199放下3
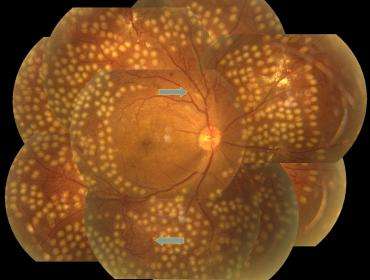
糖尿病性视网膜病变(DR)是糖尿病性微血管病变中最重要的表现,是一种具有特异性改变的眼底病变,是糖尿病的严重并发证之一。临床上根据是否出现视网膜新生血管为标志,将没有视网膜新生血管形成的糖尿病性视网膜病变称为非增殖性糖尿病性视网膜病变(NPDR)(或称单纯型或背景型),而将有视网膜新生血管形成的糖尿病性视网膜病变称为增殖性糖尿病性视网膜病变(PDR)。
病因
糖尿病患者主要是胰岛素代谢异常,引起眼组织、神经及血管微循环改变,造成眼的营养和视功能的损坏。微血管是指介于微小动脉和微小静脉之间,管腔小于100~150μm的微小血管及毛细血管网,是组织和血液进行物质交换的场所。由于糖尿病患者血液成分的改变而引起血管内皮细胞功能异常,使血-视网膜屏障受损。视网膜毛细血管内皮细胞色素上皮细胞间的联合被破坏,造成小血管的渗漏。糖尿病患者微血管病变主要发生在视网膜及肾脏,是致盲、肾功能衰竭及死亡的主要原因。
临床表现
视网膜毛细血管的病变表现为动脉瘤、出血斑点、硬性渗出、棉绒斑、静脉串珠状、视网膜内微血管异常(IRMA),以及黄斑水肿等。广泛缺血会引起视网膜或视盘新生血管、视网膜前出血及牵拉性视网膜脱离。患者有严重的视力障碍。
糖尿病可引起两种类型视网膜病变,增殖性和非增殖性视网膜病变。糖尿病性视网膜病变是主要致盲眼病之一。
在增殖性视网膜病变中,视网膜损害刺激新生血管生长。新生血管生长对视网膜有害无益,其可引起纤维增生,有时还可导致视网膜脱离。新生血管也可长入玻璃体,引起玻璃体出血。与非增殖性视网膜病变相比,增殖性视网膜病变对视力的危害性更大,其可导致严重视力下降甚至完全失明。
糖尿病视网膜病变分期
糖尿病视网膜病变是全世界研究的比较深入、比较广泛、也引起大家重视的一个病变。根据2003年美国的ETDRS和威斯康辛的研究结果,在全世界选了31个专家,共同开了一个圆桌会议,制定了2003年的糖尿病视网膜的分期标准。这个分期标准主要是根据检查眼底时候的所见而得来的,而不是通过一些辅助检查得来的。主要分成以下几期:第一期,没有明显视网膜病变;第二期,轻度非增殖性糖尿病视网膜病变,在这一期,整个视网膜只能见到一些小的微血管瘤;第三期,中度非增殖性糖尿病视网膜病变,这一期有微血管瘤,但是程度比重度非增殖性糖尿病视网膜病变要轻。第四期,重点还是糖尿病的分界点,是重度非增殖性糖尿病视网膜病变。这一期没有增殖性糖尿病视网膜病变,但是有以下三个要素:1、四个象限中任何一个象限,多于20个以上的视网膜内的出血点;2、两个象限有明确的静脉串珠的改变;3、一个以上的象限有视网膜的微血管异常。简单的说,这就是421法则。第五期,最后一个类型是增生性糖尿病视网膜病变,这一期里面会出现以下之一或者同时出现:1、新生血管的形成;2、玻璃体出血;3、视网膜前出血;4、出现牵拉性视网膜脱离。主要分成五期,我们国家也有分类标准,有六期
检查
1.血糖检查
定期测定血糖水平,监控糖尿病病情发展。
2.肾功能检查
及时发现糖尿病肾病并发症。
3.胆固醇血脂检查
检测胆固醇、血脂水平。
4.眼底荧光血管造影
如在眼底镜下尚未发现糖尿病性视网膜病变时,眼底荧光血管造影就可出现异常荧光形态。在眼底荧光血管造影下发现的微血管瘤比眼底镜下所见要早得多,多得多。其他如毛细血管扩张、通透性增加、无灌注区,动静脉异常、渗出及出血,新生血管等,眼底荧光血管造影都有特殊表现。
5.视网膜电图振荡电位(OPs)
OPs是视网膜电图(ERG)的亚成分,它能客观而敏感地反映视网膜内层血循环状态。在眼底未见病变的眼中,它能反映出OPs的振幅异常,在有糖尿病性视网膜病变的患者中,它能进一步显示病程的进展和好转。
6.其他检查
如视觉对比敏感度检查,可见早期患者的中、高空间频率平均对比敏感度显著降低。应用彩色多普勒血流成像技术可发现患者球后动脉血流动力学改变,表现为低流速、低流量、高阻力型改变。血液黏稠度检测可表现为黏度增高。血清SOD活力检测可表现为活力下降等。
1、单纯性糖尿病视网膜病变的早期应定期进行随诊,要将血糖、血压、血脂均控制在合理的范围内。
2、合并有黄斑水肿应根据荧光造影提示进行播散性光凝或格栅样光凝,曲安萘德或抗VEG药物玻璃体腔内注射有利于黄斑水肿的消退。
3、进入增殖前期的糖尿病视网膜病变要抓住机会及时进行全视网膜光凝。
4、增殖期糖尿病视网膜病变有可能也要及时进行全视网膜光凝。
5、对于严重的玻璃体积血、增殖牵引威胁或影响到黄斑及其他具有玻璃体切割手术适应证患者及时进行玻璃体手术。
热门眼科