健康知识库
(39)前列腺增生的治疗办法(包括微创手术详解)
编辑:ddayh.cn
- 200包皮手术,你该怎么选择?
- 200阴茎里面疼怎么回事
- 200什么情况下需要做包皮手术,看看
- 200小儿尿频莫担心
- 200包皮术后并发症处理及护理
- 200前列腺增生的健康指导
- 200早泄怎么锻炼
- 200男人得了淋病别着急,看了这篇文
- 200早泄的自我评估及行为治疗
- 200功能性阳痿 阳痿分为功能性阳痿
- 200教你认识“女性压力性尿失禁”
- 200延长增粗方法众多,医生众说纷纭
- 200孩子,请走出手淫的阴影好吗?
- 200龟头炎的症状有哪些
- 199肾结石和输尿管结石患者术后出院
- 199强行中断性生活,害处多
- 199慢性前列腺炎患者自我调节
- 199谈谈慢性前列腺炎的药物治疗
- 199尿酸性肾结石患者饮食上需要注意
- 199训练法治疗早泄
一、定义
前列腺增生(BPH)是中老年男性常见疾病之一,随全球人口老年化发病日渐增多。前列腺增生的发病率随年龄递增,但有增生病变时不一定有临床症状,多数患者随着年龄的增长,排尿困难等症状随之增加。城镇发病率高于乡村,而且种族差异也影响增生程度。

二、病因
1.有关前列腺增生的发病机制研究颇多,但病因至今仍未能阐明。可能由于上皮和间质细胞增殖和细胞凋亡的平衡遭到破坏。
2.其他相关因素:雄激素及其与雌激素的相互作用、前列腺间质与腺上皮细胞的相互作用、生长因子、炎症细胞、神经递质及遗传因素等。
3.目前已知前列腺增生必须具备有功能的睾丸及年龄增长两个条件。近年来也注意到吸烟、肥胖及酗酒、家族史、人种及地理环境对BPH发生的关系。

三、临床表现
前列腺增生的早期由于代偿,症状不典型,随着下尿路梗阻加重,症状逐渐明显,临床症状包括储尿期症状,排尿期症状以及排尿后症状。由于病程进展缓慢,难以确定起病时间。
1.储尿期症状
该期的主要症状包括尿频、尿急、尿失禁以及夜尿增多等。
(1)尿频、夜尿增多?尿频为早期症状,夜尿次数增加达2次以上,但每次尿量不多。膀胱逼尿肌失代偿后,发生慢性尿潴留,膀胱的有效容量因而减少,排尿间隔时间更为缩短。若伴有膀胱结石或感染,则尿频愈加明显,且伴有尿痛。
(2)尿急、尿失禁?下尿路梗阻时,50%~80%的患者有尿急或急迫性尿失禁。

2.排尿期症状
该期症状包括排尿踌躇、排尿困难以及间断排尿等。
随着腺体增大,机械性梗阻加重,排尿困难加重,下尿路梗阻的程度与腺体大小不成正比。
由于尿道阻力增加,患者排尿起始延缓,排尿时间延长,射程不远,尿线细而无力。小便分叉,有排尿不尽感觉。如梗阻进一步加重,患者必须增加腹压以帮助排尿。呼吸使腹压增减,出现尿流中断及淋漓。
3.排尿后症状
该期症状包括排尿不尽,尿后滴沥等。
尿不尽、残余尿增多:残余尿是膀胱逼尿肌失代偿的结果。当残余尿量很大,膀胱过度膨胀且压力很高,高于尿道阻力,尿便自行从尿道溢出,称充溢性尿失禁。有的患者平时残余尿不多,但在受凉、饮酒、憋尿,服用药物或有其他原因引起交感神经兴奋时,可突然发生急性尿潴留。患者尿潴留的症状可时好时坏。部分患者可以是急性尿潴留为首发症状。
4.其他症状
(1)血尿?前列腺黏膜上毛细血管充血及小血管扩张并受到增大腺体的牵拉或与膀胱摩擦,当膀胱收缩时可以引起镜下或肉眼血尿,是老年男性常见的血尿原因之一。膀胱镜检查、金属导尿管导尿、急性尿潴留导尿时膀胱突然减压,均易引起严重血尿。
(2)泌尿系感染?尿潴留常导致泌尿系感染,可出现尿急、尿频、排尿困难等症状,且伴有尿痛。当继发上尿路感染时,会出现发热、腰痛及全身中毒症状。平时患者虽无尿路感染症状,但尿中可有较多白细胞,或尿培养有细菌生长,手术前应治疗。
(3)膀胱结石?下尿路梗阻,特别在有残余尿时,尿液在膀胱内停留时间延长,可逐渐形成结石。伴发膀胱结石时,可出现尿线中断,排尿末疼痛,改变体位后方可排尿等表现。
(4)肾功能损害?多由于输尿管反流,肾积水导致肾功能破坏,患者就诊时的主诉常为食欲不振、贫血、血压升高,或嗜睡和意识迟钝。因此,对男性老年人出现不明原因的肾功能不全症状,应首先排除前列腺增生。
(5)长期下尿路梗阻?可出现因膀胱憩室充盈所致的下腹部包块或肾积水引起的上腹部包块。长期依靠增加腹压帮助排尿可引起疝、痔和脱肛。
四、到医院泌尿外科要做的检查
1.外生殖器检查
要排除尿道外口狭窄或其他可能影响排尿的疾病,如:包茎,阴茎肿瘤等。
2.直肠指诊(DRE)
直肠指诊为泌尿外科医生的简单而重要的诊断方法,需要在排尿后进行。会触知前列腺的界限、大小、质地。
前列腺增生时,腺体可在长度或宽度上增大,或二者均有增大。临床用不同方法描述前列腺增大的程度。
Ⅰ度增大:大小较正常增大1.5-2倍,中间沟变浅,突入直肠之距离约为1-2 cm,估重为20-25 g;
Ⅱ度增大:超过正常的2-3倍,中间沟可能消失,突入直肠超过2-3 cm,估重为25-50 g;
?Ⅲ度增大:超过正常的3-4倍,中间沟消失,突入直肠超过3 cm,估重为50-75 g;
?Ⅳ度增大:超过正常4倍指检已不能触及前列腺底部,一侧或双侧侧沟因腺体增大而消失,估重在75 g以上。
指诊如发现前列腺上有可疑硬结,应作穿刺活检,以排除前列腺癌的可能。
3.局部神经系统检查(包括运动和感觉)
肛周和会阴外周神经系统的检查以提示是否存在神经源性疾病导致的神经源性膀脱功能障碍。
4.尿常规
以确定下尿路症状(LUTS)患者是否有血尿、蛋白尿、脓尿及尿糖等。
5.彩超检查+残余尿测定
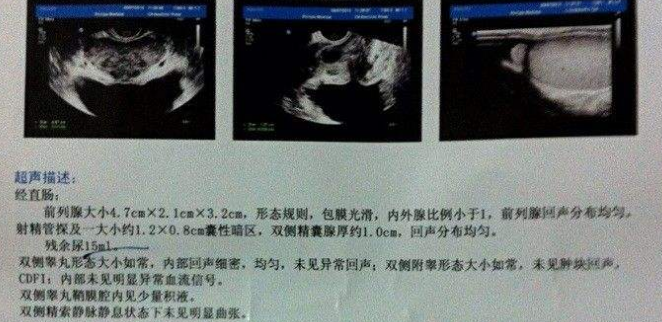
观察前列腺的大小(横约4cm×垂直约3cm×前后约2cm)、形态及结构,是否均匀,有无异常回声、突入膀脱的程度,以及残余尿量。
由于膀胱逼尿肌可通过代偿的方式克服增加的尿道阻力,将膀胱内尿液排空,因此前列腺增生早期无残余尿也不能排除下尿路梗阻的存在。一般认为残余尿量≥50ml即提示膀胱逼尿肌处于早期失代偿状态,需要手术处理。
6.CT和磁共振MRI等其他检查
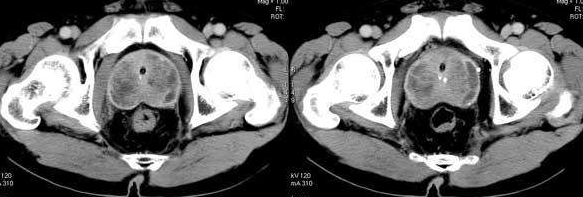
CT和磁共振成像对前列腺增生的诊断无特殊价值,但可协助鉴别早期前列腺癌。必要时还可进行尿流动力学检查、泌尿系造影、膀胱镜检查等。
7.血PSA+肾功能
血清PSA是前腺癌的特异性标志物,小于4.0 ng/ml为正常,PSA大于10ng/ml 则患前腺癌的危险性增加。
8.IPSS评分
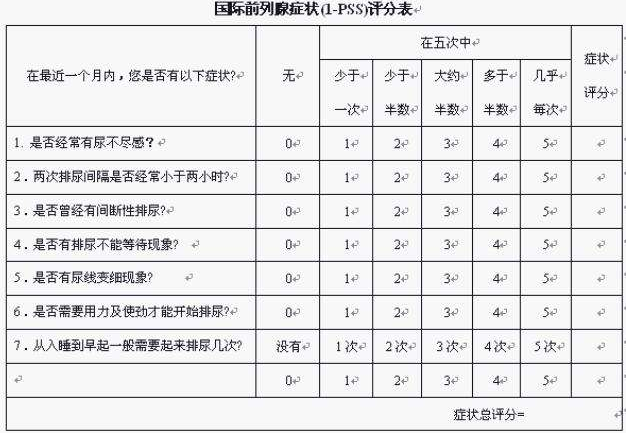
IPSS是目前国际公认的判断BPH患者症状严重程度的最佳手段,1995年国际泌尿外科学会(SIU)推出了IPSS评分体系,力图将症状学量化便于比较和协助诊断,也可作为治疗后评价标准。该体系通过6个问题回答确定分数,最高达35分。
目前认为:
7分以下为轻度,
7~18分中度,
18分以上为重度,需外科处理。
五、治疗
前列腺增生的危害性在于引起下尿路梗阻后所产生的病理生理改变。其病理个体差异性很大,而且也不都呈进行性发展。一部分病变至一定程度即不再发展,所以即便出现轻度梗阻症状也并非均需手术。
1.观察等待
对症状轻微,IPSS评分7分以下可观察,无需治疗。
2.药物治疗
(1)5α-还原酶抑制剂?常用药物: 非那雄胺。适用于治疗前列腺体积增大同时伴中、重度下尿路症状的BPH患者。研究发现5α-还原酶是睾酮向双氢睾酮转变的重要酶。双氢睾酮在前列腺增生中有一定的作用,因此采用5α-还原酶抑制剂可以对增生予以一定的抑制。
(2)α1-受体阻滞剂?常用药:多沙唑嗪、阿呋唑嗪、特拉唑嗪等,适用于有中、重度下尿路症状的BPH患者。目前认为此类药物可以改善尿路动力性梗阻,使阻力下降以改善症状。
常见副作用包括头晕、头痛、乏力、困倦、体位性低血压、异常射精等。
(3)M受体拮抗剂?常用药:托特罗定(非选择性M受体拮抗)、索利那新(选择性M3受体拮抗)。通过选择性作用于膀胱,阻断乙酰胆碱与介导逼尿肌收缩的M受体结合,抑制逼尿肌不自主收缩,从而改善膀胱储尿功能。
(4)植物制剂?常用药:前列康(普乐安)、舍尼通等。
主要指花粉类制剂与植物提取物,具有非特异性抗炎、抗水肿、促进膀胱逼尿肌收缩与尿道平滑肌松弛等作用。综上所述,进行药物治疗前对病情应有全面估计,对药物的副作用及长期用药的可能性等也应充分考虑。观察药物疗效应长期随访,定期行尿流动力学检查,以免延误手术时机。
(5)中药?常用药:桂枝茯苓胶囊等。肾阳衰微、肾虚血瘀、肺热壅盛和中气下陷为其主要证型。补阳药、破血消症药、补气药居前3位。
3.手术(微创手术)治疗
手术仍为前列腺增生的重要治疗方法,适用于具有中、重度LUTS并已明显影响生活质量的BPH患者。经典的外科手术方法有经尿道前列腺电切术(TURP)、经尿道前列腺切开术(TUIP)以及开放性前列腺摘除术。目前TURP仍是BPH治疗的“金标准”。
手术适应证为:
①有下尿路梗阻症状,尿流动力学检查已明显改变,或残余尿在50m以上;
②不稳定膀胱症状严重;
③已引起上尿路梗阻及肾功能损害;
④多次发作急性尿潴留、尿路感染、肉眼血尿;
⑤并发膀胱结石者;
⑥合并腹股沟疝、严重的痔疮或脱肛,临床判断不解除下尿路梗阻难以达到治疗效果者。
(1)经尿道前列腺电汽化术(TUVP) 适用于凝血功能较差的和前列腺体积较小的BPH患者,是TUIP或TURP的另外一种选择。主要是电极金属材料学创新,使其生物学热效应不同于前者。由于热转化快,可产生400℃高温,迅速造成组织汽化,或产生凝固性坏死,其止血特点极其显著,因此临床应用显示:
①适应证增加:60g以上的腺体可施行;
②术野清晰:由于止血效果显著,冲洗液清晰,便于手术;
③手术时间减少:由于减少了止血步骤,故手术切除加快,缩短了手术时间;
④并发症减少:不易产生水中毒(凝固层厚),清晰术野减少了误伤,不易产生括约肌及包膜损伤;
⑤术后恢复快:冲洗时间缩短。

(2)经尿道前列腺等离子双极电切术(TUPKP)和经尿道等离子前列腺剜除术(TUKEP)?是使用等离子双极电切系统,并以与单极TURP相似的手术方式经行经尿道前列腺切除手术。TUPKP的主要优点包括术中、术后出血少,降低输血率和缩短术后导尿和住院时间;TUKEP将前列腺于包膜内切除,更加符合前列腺解剖结构,具有切除前列腺增生组织更完整、术后复发率低、术中出血少等特点。
(3)激光治疗?激光手术的共同特点是术中出血相对较少,尤其适于高危因素的患者,如高龄、贫血、重要脏器功能减退等。利用激光热效应凝固汽化或切除前列腺组织,方法类似经尿道腔内操作。有表面照射,有插入热疗,也有利用激光束切除腺体。疗效肯定的是用激光剜除腺体,从膀胱将组织粉碎吸出。
(4)经尿道水囊前列腺扩开术?是全新的前列腺增生治疗技术,也是前列腺诸多手术中唯一保留原脏器的手术,创伤极微,手术时间短,安全系数高,值得推荐为良性前列腺增生患者解决排尿困难的一种有效方法。也是不愿意切除前列腺组织或因年老体弱不能耐受切除手术患者的理想选择。

我国中医常说的“气收丹田”,这个丹田穴在男性指的就是前列腺,由于水囊扩开术保留了前列腺组织,并无重创,随着该技术不断推广,男性的平均寿命有望提高。
(5)经尿道针刺消融术(TUNA)?是一种简单安全的治疗方法,适用于前列腺体积<75ml,不能接受外科手术的高危患者,对一般患者不推荐作为一线治疗方法。
(6)前列腺支架(Stents)?是通过内镜放置在前列腺部尿道的金属(或聚亚氨脂)装置。以缓解BPH所致下尿路症状。仅适用于伴反复尿满留又不能接受外科手术的高危患者,作为导尿的一种替代治疗方法。

镍钛合金支架具有记忆功能,表面有特殊涂层,组织细胞不会长入支架造成粘连和再梗阻等特性。该手术具有无创,无出血,恢复快,效果立竿见影。术后患者立刻能顺畅排尿。是高龄前列腺增生患者不错的选择。
常见并发症有支架移位、钙化,支架闭塞、感染、慢性疼痛等。
(7)前列腺电切术后留置尿管的拔除时间 ?由于前列腺电切术后梗阻的消除致使尿道闭合压降低、功能性尿道缩短等原因,术后患者因逼尿肌无抑制性收缩而较之术前更易产生运动型急迫性尿失禁。而长时间留置尿管可能致泌尿系统感染,导致患者产生感觉型尿失禁的发生,同时长时间的留置尿管可影响尿道括约肌的功能进而导致尿失禁的发生。压力性尿失禁:因术中电切造成的尿道灼伤、术后留置尿管期间泌尿系统的感染导致尿道外括约肌感觉功能异常等原因所致。充盈性尿失禁:术后由于前列腺腺体切除不充分或者留置导尿管拔除过早,充血的腺体对尿道压迫致使梗阻尚未完全解除引起。分析各组尿失禁的类型比例及评分,术后拔除留置尿管更易产生急迫性尿失禁,且急迫性尿失禁在各组所占的比例随留置尿管时间的延长而增高,其原因可能与留置尿管时间较长所致尿路感染有关。过早拔除留置尿管可能会导致充血的腺体对尿道的压迫而导致充盈性尿失禁的发生。故过迟过早拔除留置尿管均可对术后暂时性尿失禁产生不利影响。研究结果显示,前列腺电切术后留置尿管的拔除时间以3~7天为最优。
4.微波治疗?适用于药物治疗无效(或不愿意长期服药)而又不愿意接受手术的患者,以及伴反复尿潴留而又不能接受外科手术的高危患者。系利用微波对生物组织的热凝固原理以达到治疗目的。微波放射极的放置可通过直肠超声波定位,或经尿道镜直视下定位。后者可准确地避开尿道外括约肌,减少尿失禁的并发症。
?
热门泌尿外科