健康知识库
炎炎夏日你准备好防暑了吗
编辑:ddayh.cn
转眼一年过半,时间已经来到了这个让人焦灼的季节。逐渐到来的高温天气增加了机体的代谢速度,通过排汗带走了机体更多的水及盐份,容易让人出现口渴、疲乏、头晕、目眩、耳鸣、胸闷、心悸等。闷热的空气也让人们内心烦躁,难以集中注意力。在这样的环境下工作和劳动,可得了解中暑相关的知识,并做好防暑措施。
一、中暑(heat illness):是指人体在高温环境下,由于水和电解质丢失过多、散热功能障碍,引起的以中枢神经系统和心血管功能障碍为主要表现的热损伤性疾病,是一种威胁生命的急症,可因中枢神经系统和循环功能障碍导致死亡、永久性脑损害或肾衰竭。
二、致病因素:高温环境作业,或在室温>32℃、湿度较大(>60%)、通风不良的环境中长时间或强体力劳动;机体对高温环境的适应能力不足,如年老、体弱、产妇、肥胖、甲状腺功能亢进和应用某些药物(如苯丙胺、阿托品)、汗腺功能障碍(如硬皮病、先天性汗腺缺乏症、广泛皮肤烧伤后瘢痕形成)等容易发生中暑。
三、临床表现:
根据临床表现的轻重程度分为:先兆中暑、轻度中暑和重症中暑。
1、先兆中暑:患者在高温环境工作或生活一定时间后,出现口渴、乏力、多汗、头晕、目眩、耳鸣、头痛、恶心、胸闷、心悸、注意力不集中,体温正常或略高,不超过38℃。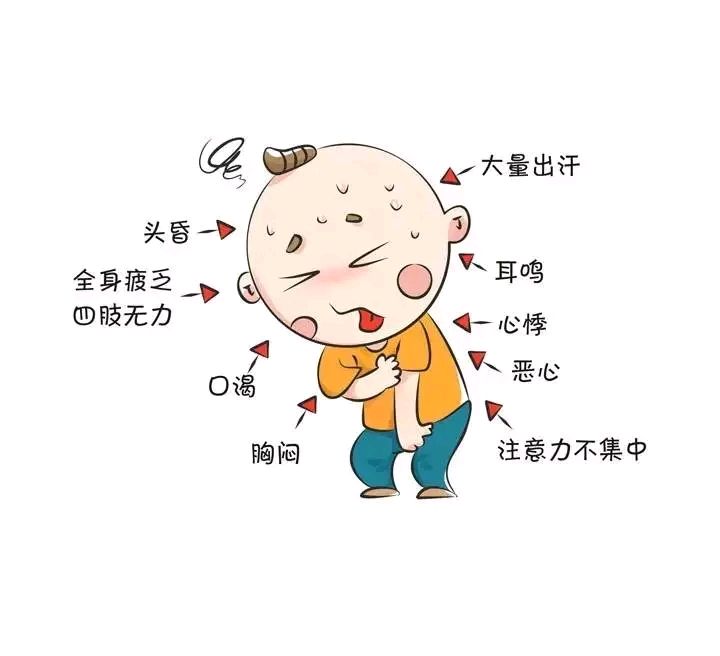
2、轻度中暑:出现早期循环功能紊乱,包括面色潮红、苍白、烦躁不安、表情淡漠、恶心、呕吐、大汗淋漓、皮肤湿冷、脉搏细数、血压偏低、心率加快、体温轻度升高。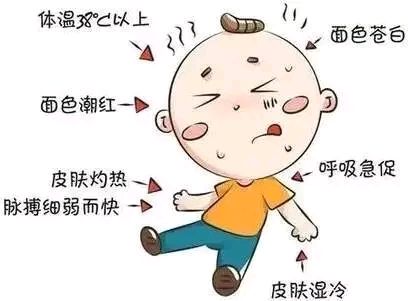
3、重症中暑:出现高热、痉挛、惊厥、休克、昏迷等症状。按表现不同可分为三型。
(1)热痉挛(heat cramp):出汗后水和盐分大量丢失,仅补充水或低张液,补盐不足造成低钠、低氯血症,临床表现为四肢肌肉、腹部、背部肌肉的肌痉挛和收缩疼痛,尤以腓肠肌为特征,常呈对称性和阵发性。也可出现肠痉挛性剧痛。意识清楚、体温一般正常。热痉挛可以是热射病的早期表现,常发生于高温环境下强体力作业或运动时。
(2)热衰竭(heat exhaustion):在热应激情况时因机体对热环境不适应引起脱水、电解质紊乱、外周血管扩张,周围循环容量不足而发生虚脱。表现为头晕、眩晕、头痛、恶心、呕吐、脸色苍白、皮肤湿冷、大汗淋漓、呼吸增快、脉搏细数、心律失常、晕厥、肌痉挛、血压下降甚至休克。中枢神经系统损害不明显,病情轻而短暂者也称为热晕厥(heat syncope),可发展为热射病。常发生于老年人、儿童和慢性疾病患者。
(3)热射病(heat stroke):又称中暑高热,属于高温综合征(hyperthermia syndromes),是中暑最严重的类型。在高温、高湿或强烈的太阳照射环境中作业或运动数小时(劳力性),或老年、体弱、有慢性疾病患者在高温和通风不良环境中维持数日(非劳力性),热应激机制失代偿,使中心体温骤升,导致中枢神经系统和循环功能障碍。
患者在全身乏力、出汗、头晕、头痛、恶心等早期症状的基础上,出现高热、无汗、神志障碍,体温高达40-42℃甚至更高。可有皮肤干燥、灼热、谵妄、昏迷、抽搐、呼吸急促、心动过速、瞳孔缩小、脑膜刺激征等表现,严重者出现休克、心力衰竭、脑水肿、肺水肿、ARDS、急性肾衰竭、急性重型肝炎、DIC、多器官功能衰竭(MOF)。
四、急救处理:
(一)先兆及轻症中暑
先兆中暑患者应立即转移到阴凉、通风环境,口服淡盐水或含盐清凉饮料,休息后即可恢复。轻症者除口服淡盐水或含盐清凉饮料并休息外,对有循环功能障碍者,可经静脉补充5%葡萄糖盐水,但滴注速度不能太快,并加强观察,直至恢复。 ? ?
(二)重症中暑
1、热痉挛:主要为补充氯化钠。
2、热衰竭:及时补足血容量,防止血压下降。
3、热射病:
(1)将患者转移到通风良好的低温环境,使用电风扇、空调。按摩患者四肢及躯干,促进循环散热。监测体温、心电、血压、凝血功能等。
(2)给予吸氧。
(3)降温:降温速度与预后密切相关。体温越高,持续时间越长,组织损害越严重,预后也越差。一般应在1小时内使直肠温度降至37.8-38.9℃。可用冰帽、冰袋、冰毯、冰水擦拭,也可用冰盐水灌肠或洗胃,低温液静脉滴注、血液透析等。
(4)补钠和补液,维持水、电解质平衡,纠正酸中毒。
(5)防治脑水肿和抽搐:可用甘露醇、糖皮质激素、白蛋白、地西泮等。
(6)综合与对症治疗:各脏器功能的支持及预防感染等。
五、温馨提示:
1.中午前后尽量减少户外活动,多饮水。
2.避免暴晒,白天出门最好打伞、戴帽子。
3.避免过度劳累,保证充足的睡眠和休息。
4.室内要有良好的通风。
5.充分饮用凉开水、饮料,并加少量盐。
6.可随身准备人丹、藿香正气类药物、风油精、清凉油、十滴水等。
7.多食含钾食物,如香蕉等。
8.积极治疗各种原发病,提高抵抗力,减少中暑诱发因素。
9.此外,我们可用的防暑设备还有:风扇、太阳镜、防晒霜、盐开水、绿豆汤等。
注:图片来自网络,如有侵权,联系必删!
- 上一篇:急性肺水肿的防治措施有哪些
- 下一篇:狂犬病知识宣传
- 200典型病例
- 200尊重,人最起码的道德
- 200取薏苡仁50克,百合30克,蜂蜜适
- 200入夏后空调、烧烤、火锅等引起上
- 200流感注意事项
- 200咳嗽的临床用药选择
- 200春节将至,酒和这些药很不配哦,
- 200厌氧菌肺炎的治疗方法有哪些
- 200哮喘病老人能坐飞机吗
- 200中暑发烧和普通发烧有什么症状
- 200喝板蓝根对核酸检测有影响吗
- 200大人发烧全身酸痛怎么回事
- 200春暖花开,如何预防哮喘发作?
- 200家庭日常如何预防新型冠状病毒?
- 200高反肺水肿是什么症状
- 200如何预防特发性肺纤维化
- 200慢性阻塞性肺疾病呼吸性酸中毒怎
- 200白天胸闷疲倦为何因
- 200支气管结核是怎么引起的
- 200风寒感冒发烧拉肚子是怎么回事
热门呼吸内科