健康知识库
围产期抑郁(PPD)
编辑:ddayh.cn
- 上一篇:月经不调都包括哪些情况呢
- 下一篇:月经不调的辅助诊断方法有哪些
- 200子宫脱落是怎么引起的
- 200孕妇血小板减少要注意什么
- 200估计胎儿体重问题
- 200为什么顺产还需要会阴侧切
- 200产前筛查高风险和低风险区别
- 200药流后多长时间才能同房
- 200患有盆腔炎后如何锻炼
- 200包皮过长对女性的危害
- 200乳房一阵一阵刺痛怎么回事
- 200子宫内膜异位症最主要的症状表现
- 200怀孕生气哭对胎儿影响有什么
- 200卵巢癌的女性吃什么食物好
- 200无创DNA好还是羊水穿刺好
- 20042天产检检查什么
- 200无痛分娩和剖腹产的麻醉区别
- 200怀孕后胆固醇增高的危害
- 200孕早期反胃如何调理
- 200子宫内膜息肉的危害有哪些
- 200子宫癌手术后注意什么
- 200盆腔感染怎么治疗
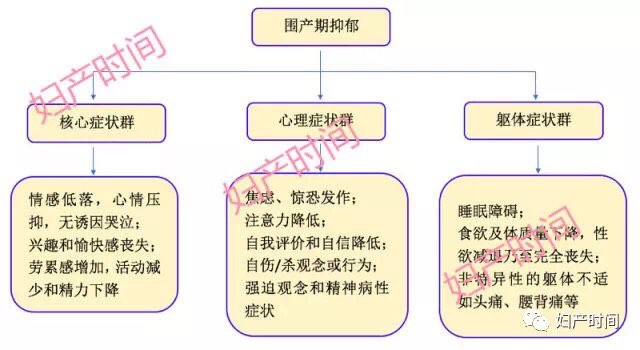
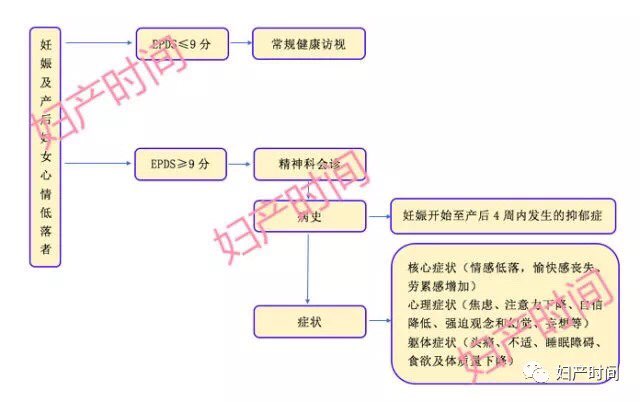
围产期抑郁(PPD)特指从妊娠开始至产后 4 周内发生的抑郁症 [1],美国精神病学会 (APA) 将 PPD 归为重度抑郁症的一种,而非一种离散型障碍。
PPD 目前病因不明,可能与神经内分泌、遗传、心理、妊娠、分娩和社会等因素有关。此外,孕产妇有精神疾病病史,或近期经历重大生活事件(失业、离婚等),未得到足够的家庭和社会支持对于疾病的发生也至关重要。
PPD 包括产前抑郁和产后抑郁(PND),以 PND 为主,症状与其他时期发生的抑郁症相似。
毫无原因的大哭、情绪大幅波动(时而高兴时而悲伤)、焦虑, 这些症状都可能是对角色变化的正常反应,或者单纯的产后忧郁,而非 PPD。
在初产妇中,产后忧郁的发生率达 50%~80%。产后忧郁一般在产后 3~5 天出现,1~2 周内消失,无需治疗。这其中只有很少产妇会患上 PND,主要表现是抑郁,多在产后 2 周内发病,产后 4~6 周症状明显。
长期的抑郁和焦虑,不仅会伤害孕产妇本身,对胎儿或新生儿以及其婚姻生活的影响均不可忽略。
诊断方法
由于产前抑郁常被忽视,因此 PPD 的诊断主要以 PND 为主。临床主要通过询问病史、精神检查、体格检查、心理评估和其他辅助检查做出诊断,目前尚无针对 PND 的特异性检查项目。
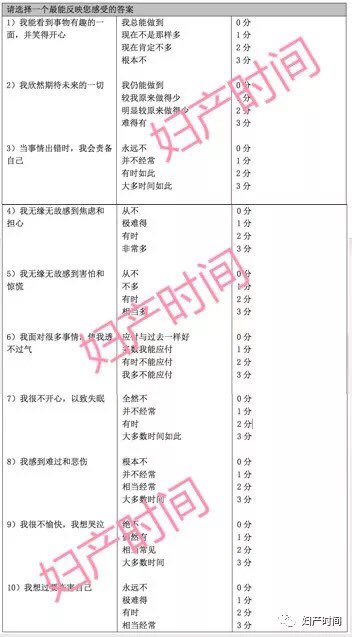
最常用的心理评估量表是爱丁堡孕产期抑郁量表(EPDS)。EPDS 量表共有 10 个项目,分别涉及心境、乐趣、自责、焦虑、恐惧、失眠、应付能力、悲伤、哭泣和自伤等,分 0(从未)、1(偶尔)、2(经常)、3(总是)4 个等级,得分范围 0~30 分,5 分钟即可完成。由于 PND 发生峰值处于产后 1 个月以内,EPDS 筛查的最佳时间为产后 2~6 周。
此外,还有产后抑郁筛查量表(PDSS)、医院焦虑抑郁量表(HADS)等。
鉴别诊断? ??
应注意与其他精神疾患相鉴别,同时注意与甲状腺功能减退症相鉴别,建议请专科医生会诊。
?? ?PPD?的治疗? ??
在保障孕产妇和婴儿安全的前提下,在综合治疗的基础上按程度分级治疗,并注重全病程治疗。
1. 心理治疗?? ?
根据患者的个性特征、心理状态、发病原因给予个体化的心理辅导,解除致病心理因素;增强患者的自信心,提高自我价值意识。
2. 药物治疗 ? ?
需要药物治疗时,建议请专科医生会诊指导用药。
(1)抗抑郁药物
1)选择性 5-羟色胺再摄取抑制剂(SSRIs):PND 的一线治疗药物,但对于哺乳妇女应慎用。研究发现舍曲林对哺乳安全性较高,但尚缺乏远期影响资料的研究结果。
2)其他抗抑郁药:除三环类抗抑郁药及选择性 5-羟色胺及去甲肾上腺素再摄取抑制剂(SNRIs)文拉法辛属慎用外,其他药物不建议服用。
(2)其他药物
主要为抗焦虑药和镇静催眠药物、抗精神病药、情感稳定剂、雌激素等。患者若需抗精神病药或情感稳定剂治疗,往往提示病情较重,很难维持对婴儿的正常哺乳,因此不推荐母乳喂养。
3. 物理疗法及其他
(1)物理疗法包括改良电痉挛治疗和重复经颅磁刺激,具有强烈自杀及伤害婴儿倾向时可作为首选治疗。
(2)运动疗法、光疗、音乐治疗、饮食疗法等也被用来辅助 PND 的治疗。与药物及心理治疗相比,这些治疗的可行性及可及性更好。
4. 产后访视 ???
一般安排在产后 1~10 日内进行,包括心理咨询、营养指导、卫生指导、健康宣教、母乳喂养技术等。
注意事项
1. 围产期抑郁常不被发现,应给予重视。产后抑郁应注意检查甲状腺功能,排除甲状腺功能减退。
2. 本病预后良好,约 70% 患者于 1 年内治愈,但 50% 以上会在 1~5 年再次发作,子代的认知能力可能受到一定影响。
3. 医患沟通中指出本病对母儿双方均可产生危害,以预防为主,强调家人与社会的关怀与照顾。



热门产科