健康知识库
胃镜报告上出现胃黄斑瘤怎么办
编辑:ddayh.cn
- 200慢性胃炎,幽门螺杆菌感染的治疗
- 200降低胆红素的药物
- 200你该了解幽门螺杆菌了(上)
- 200先天性胆红素代谢异常
- 200反流性食管炎
- 200胃炎、幽门螺杆菌、胃息肉与胃癌
- 200我的病人都可以领取价值175元的
- 200【辟谣】关于肝脏的谣言,你知道
- 200谈谈慢性胃炎
- 200治疗感冒如何选择抗菌药物?
- 200「双硫仑样反应」药物三问
- 200肠胃炎吃什么食物好
- 200Hp感染共识
- 200胃炎口臭
- 200南都讯 昨日,大型医学专业性网
- 200胃肠息肉切除术后注意事项
- 199反流性食管炎的生活注意事项
- 199一提到胃镜许多人都觉得害怕,在
- 199口臭
- 199做胃镜前你需要知道什么呢?
引言
? ? ? 胃黄斑瘤是什么?不少患者在做完胃镜后,在胃镜报告上看到有“胃黄斑瘤、胃黄色素斑”的诊断,那么胃黄斑瘤到底是个什么病呢,是因什么而引起,又有什么危害。请阅读以下综述。
胃黄色瘤(Gastric xanthelasma)又称胃黄斑瘤或胃脂质岛(lipid island),是发生在胃黏膜的脂质沉积性疾病,过去被认为是一种罕见的、无症状的胃部良性病变[1]。1929年由Lubarsch等首次提出[2]。因其外观呈黄白色而得名。其组织病理学上由充满脂质的泡沫细胞聚积而成[3]。该病的病因及治疗原则尚不明确。近年来不断有研究认为胃黄色瘤与胃恶性肿瘤有关,可能是胃癌的一个预测指标。本文就胃黄色瘤最新临床研究进展作一综述,为临床诊断和治疗胃黄色瘤提供参考。
流行病学
关于胃黄色瘤的发病率尚无大规模人口流行病学调查,大部分文献报道的多为单中心胃黄色瘤的内镜检出率。1989年我国统计调查3870例患者报道其发病率约为0.8%[4],1999年欧洲国家统计21000例患者报道其发病率约为0.018%[5],2004年土耳其统计7320例患者报到发病率约为0.23%[1],2007年韩国一单中心统计771例患者报道其检出率为7%[6]。日本2013年报道3238例患者胃黄色瘤检出率为7.7%[7],2015年报道1823例患者胃黄色瘤检出率为5.9%[8]。土耳其最近2016年研究调查1400例患者报道其检出率约为4.9%[9]。从以上数据可以看出:(1)胃黄色瘤发病率存在地区差异,亚洲地区发病率较高,可能与亚洲地区人群幽门螺杆菌感染率及萎缩性胃炎患病率较高有关;(2)近年来胃黄色瘤检出率较以前明显升高,可能与近年来内镜检查的普及以及检查设备和检查技术的提高有关。
病因和发病机制
胃黄色瘤病因及发病机制尚不明确,其可能的病因及发病机制有如下几点:
1.胃黏膜慢性炎症和老化 胃黏膜长期慢性炎症和细胞老化可干扰局部脂质代谢并导致黏膜细胞破裂坏死,坏死细胞的细胞膜释放大量脂质,因局部脂质过多和脂质代谢转运障碍,大量脂质沉积而被局部组织细胞和单核-巨噬细胞吞噬,形成充满脂质的泡沫细胞,泡沫细胞大量堆积进而形成黄色瘤[1]。
2.脂质代谢异常 因脂质代谢异常,血浆中低密度脂蛋白、胆固醇、三酰甘油和乳糜微粒等增加,在胃黏膜毛细血管处可移出至黏膜或黏膜下细胞间隙,在氧自由基的作用下,低密度脂蛋白形成氧化低密度脂蛋白可使局部组织细胞和单核细胞表面特征发生变化,黏附因子表达增加。导致黏附于局部组织细胞的单核细胞增多,通过清道夫受体吞噬氧化的低密度脂蛋白及其他脂质,转变为泡沫细胞。泡沫细胞聚集而形成黄色瘤。脂质代谢异常是否为胃黄色瘤的病因尚有争议,过去有报道称脂质代谢异常合并胃黄色瘤患者在治愈脂质代谢异常后黄色瘤自行消退[10],但亦有研究显示,胃黄色瘤患者血脂水平无明显异常[8]。
3.物理或化学刺激 胃部尤其是胃窦部的蠕动较多,接受食管物理刺激亦较多,局部组织增殖,淋巴循环障碍致脂蛋白蓄积,被组织细胞吞噬。胃黏膜慢性炎症导致黏膜或黏膜下组织暴露于强酸环境,可引起局部组织代谢紊乱。
?? ?危险因素
1.年龄、性别
??? 本病临床上多见于60岁以上老年人,65岁以后发病率显著升高[7,8]。研究认为胃黄色瘤与胃黏膜细胞的衰老过程有关,因此随着年龄的增长,患病率将增加[11]。但也可发生于年轻患者,最小有3岁发生该病的病例报道?[12]。以往文献研究认为胃黄色瘤多见于女性[2,13],但最近大量研究结果一致认为此病男性较女性多见,男女发病率比例约为1.62~3.11:1[7,8,9]。
2.萎缩性胃炎
萎缩性胃炎患者中胃黄色瘤发病率较高。Akira Sekikawa等回顾分析1660例萎缩性胃炎患者中有244例(14.7%)有胃黄色瘤,而1578例无萎缩性胃炎人群中仅5例(0.3%)有胃黄色瘤(P<0.0001)[7]。一项对1823例患者进行大于三年的胃镜随访研究发现847例萎缩性胃炎患者中有106例(12.5%)最终出现胃黄色瘤,而976例非萎缩性胃炎患者仅一1例(0.1%)发展为胃黄色瘤(p<0.0001)。其中412例开放型性萎缩性胃炎中83例(20.1%)发展为胃黄色瘤,而278闭合型萎缩性胃炎中21例(7.6%)发展为胃黄色瘤,157例窦型萎缩性胃性仅2例(1.2%)发展为胃黄色瘤,三组病例胃黄色瘤发生率差异均有统计学意义。而有胃黄色瘤患者的开放型萎缩性胃炎的发生率明显高于无胃黄色瘤患者(77.6%:19.2%,P <0.0001)。表明胃黄色瘤的发生不仅与萎缩性胃炎的存在相关且与萎缩的严重程度也密切相关[8]。
3.糖尿病
胃黄色瘤在糖尿病患者中的发病率明显高于无糖尿病人群。研究发现在181例糖尿病患者中24例(13.3%)出现了胃黄色瘤,而在1642例非糖尿病患者中83例(5.1%)出现了胃黄色瘤(P<0.0001)。有胃黄色瘤患者中糖尿病的发生率明显高于无胃黄色瘤人群(22.4%:9.1%,P<0.0001)。胃黄色瘤患者空腹血糖水平显著高于无胃黄色瘤患者的空腹血糖水平(107.3±2.5:99.8±0.4,单位mg/dl,P = 0.0002)。同样,胃黄色瘤患者糖化血红蛋白(HbA1c)水平也显著高于无胃黄色瘤人群的糖化血红蛋白水平(5.88±0.07%:5.68±0.02%,P = 0.0003)[8]。
其它可能的危险因素还包括幽门螺杆菌感染[6]、肠上皮化生、胃溃疡[13]、胃肠吻合术后、胆汁返流性胃炎[14]、脂质代谢异常[10]等。
?? 胃黄色瘤与胃癌的相关性研究进展
过去认为胃黄色瘤是良性病变,但近年来多项研究表明胃黄色瘤与胃癌的发生有关。Akira Sekikawa等对此做了较为深入的研究,2013年其回顾性分析3228例患者,发现胃黄色瘤患者中胃癌患者发生率明显高于无胃黄色瘤人群胃癌的发生率(20.1%:1.8%,P<0.0001)。相反,105例胃癌患者有50例(47.6%)合并胃黄色瘤,3133例非胃癌人群仅有199例(6.4%)有胃黄色瘤。年龄/性别/萎缩控制对照实验中,240例有胃黄色瘤患者中50例(20.8%)合并胃癌,240例无胃黄色瘤对照组中仅8例(3.3%)合并胃癌(P<0.0001)。表明胃黄色瘤的存在与胃癌的发生独立相关,提示胃黄色瘤可作为胃癌的发生的生物学指标。此外,研究还发现近端胃的黄色瘤与胃癌的发生也显著相关(P = 0.002)[7]。
?随后他们对1823例有三年以上内镜随访记录的患者进行回顾性研究,发现胃黄色瘤与早期胃癌的发生有关,在107例胃黄色瘤患者有15例(14%)发展为早期胃癌,而在1716例无胃黄色瘤人群中仅有14例(0.8%)发生早期胃癌。随访过程中,412例开放型萎缩性胃炎中有83例(20.1%)合并胃黄色瘤,这83例中有15例(18.1%)发展为早期胃癌,而另外未合并胃黄色瘤的329例开放型萎缩性胃炎患者中仅有9例(2.7%)发展为早期胃癌(p<0.0001)。在24例糖尿病合并胃黄色瘤患者中有6例(25%)发展为早期胃癌,而157例糖尿病未合并胃黄色瘤患者仅2例(1.3%)发生早期胃癌。这些研究结果充分表明胃黄色瘤是早期胃癌发生的一个预测指标。他们还观察到在15例胃黄色瘤合并胃癌患者中有12例(80%)胃癌发生同一部位[8]。
综上,胃黄色瘤与胃癌的发生独立相关,可能是胃癌发生的生物学指标,且可能是早期胃癌的发生及胃癌发病部位的预测指标。Kaiser等人研究认为氧自由基的释放增加可能参与胃黄色瘤的形成[15]。而众所周知,氧自由基可导致DNA损伤,并在各种恶性肿瘤的病理生理学中发挥重要作用[16]。因此推测氧自由基可能在胃黄色瘤患者胃癌的发生中发挥作用。
诊断与鉴别诊断
胃黄色瘤患者一般无临床症状,其诊断主要依靠内镜检查及活检病理组织学检查。实验室检查如血糖、糖化血红蛋白、血脂水平可作为病因诊断的辅助检查,但其临床意义需进一步研究。
1.内镜下表现
胃黄色瘤典型的内镜下表现为黄白色、边界清楚、直径为1-10mm大小、单发或多发的隆起性结节或扁平斑块,表面粗糙,呈颗粒样外观。发病部位以胃窦部多见[7,8],可也发生在胃体、胃底、贲门或十二指肠[14](图1、图2、图3、图4)。黄色瘤周围黏膜可伴萎缩或肠化(图2)。其内镜下表现需与胃恶性肿瘤如胃印戒细胞癌[17]、神经内分泌肿瘤[18]等鉴别。活检标本的组织学检查和免疫组化可以鉴别诊断。
?? ??
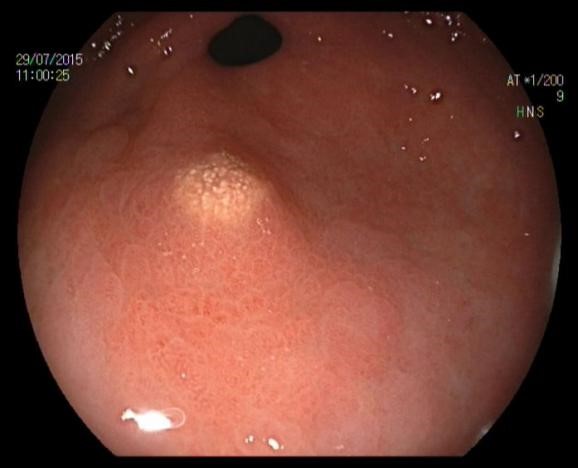
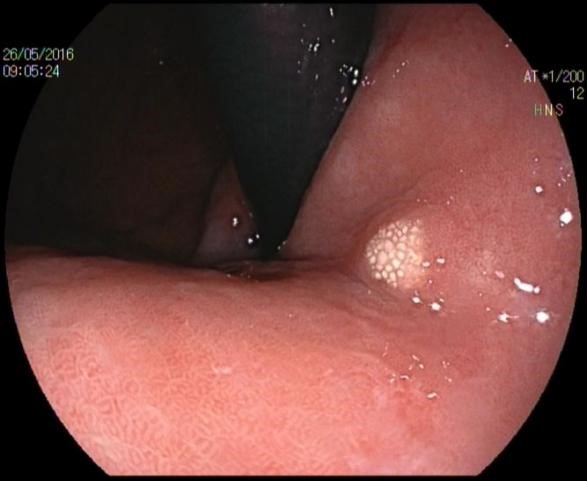
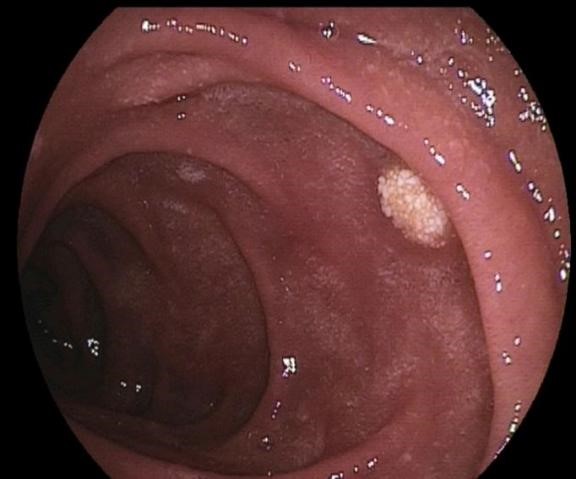
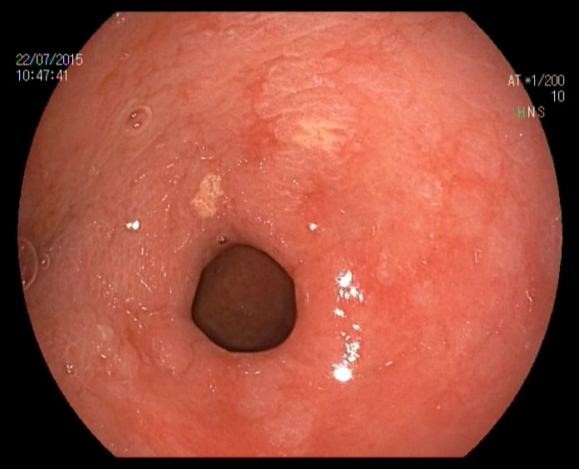
? 2.组织病理学表现
胃黄色瘤组织病理学特点是大量的泡沫细胞聚积在黏膜及黏膜下层,还可见浆细胞、平滑肌细胞和施-旺细胞。病变周围区域多有黏膜慢性炎症[19]。泡沫细胞由充满脂质的组织细胞或巨噬细胞形成。核淡染,位于中央或稍偏心,圆形或椭圆形。胞质中含有由大量胆固醇、中性脂肪、低密度脂蛋白和氧化低密度脂蛋白等组成的脂质空泡,无粘蛋白或色素,PSA染色阴性,免疫组化CD68染色阳性。这类泡沫细胞尚可见于黏液腺癌、印戒细胞癌、惠普尔病、结核分枝杆菌感染、遗传性代谢障碍及黄色肉芽肿等疾病。应用PSA染色和免疫组化CD68染色可加以鉴别[3]。
治疗
胃黄色瘤的自然病程尚不清楚,有研究认为它可在没有任何干预的情况下自行消失,且多数研究认为胃黄色瘤无需治疗[20],但需要进行随访内镜检查[14]。亦有报道称胃黄色瘤合并有炎性息肉或增生性息肉时需要行内镜下切除治疗[21]。
根据最近关于胃黄色瘤与胃癌相关性的研究结果,需对胃黄色瘤提高警惕。无论是否行内镜下治疗,需进行密切的内镜随访。根据患者意愿和黄色瘤病灶的大小以及是否合并萎缩性胃炎或早期胃癌,决定是否采取治疗措施。内镜下治疗胃黄色瘤时,对于较小病灶,在活检钳可完整钳除的情况下可采用活检钳钳除治疗,但钳除后需注意创面有无活动性渗血,必要时给予金属夹缝合或电凝止血。高于黏膜平面较多且直径较小的黄色瘤可用圈套器电凝切除。平坦型且直径较大的黄色瘤可选择内镜下黏膜切除术(EMR)治疗。切除范围应大于病变区域,尽量保持切下标本的完整性,以便组织病理学检查。亦可采用内镜下氩离子束凝固术、激光凝固治疗及射频消融等治疗方式,实施方便且速度快,但不能获取活检标本。
鉴于胃黄色瘤的病因尚不明确,存在血糖、血脂异常等代谢障碍的胃黄色瘤患者,尤其是多发性胃黄色瘤患者,除需进行黄色瘤病灶的处理外,还需积极治疗代谢异常等疾病。
讨论与展望
过去认为胃黄色瘤是罕见的良性病变,无需治疗。但近年来不仅其报道明显增多,并且有研究认为它与萎缩性胃炎和胃癌存在显著相关性,可能是出现早期胃癌或胃癌的预测标志,需提高警惕。内镜检查发现黄色瘤时,需仔细观察是否合并有胃癌或早期胃癌病变,密切的内镜随访是必要的,酌情行内镜下治疗。但以上报道仅为少数单中心的研究结果,其与萎缩性胃炎和胃癌的确切相关性尚需广大医师在临床实践中进一步研究证实。同时也呼吁广大医师提高对胃黄色瘤的认识和警惕,并进一步参与研究其病因、发病机制、诊断、治疗和转归等。
熊秋棠,陈星,王志峰等.胃黄色瘤临床研究进展[J].中华消化内镜杂志,2017,34(8):606-608.
热门消化内科