健康知识库
【第147期】2020定下的目标你完成了么?这个目标你不能不知道
编辑:ddayh.cn
- 200慢性胃炎,幽门螺杆菌感染的治疗
- 200降低胆红素的药物
- 200你该了解幽门螺杆菌了(上)
- 200先天性胆红素代谢异常
- 200反流性食管炎
- 200胃炎、幽门螺杆菌、胃息肉与胃癌
- 200我的病人都可以领取价值175元的
- 200【辟谣】关于肝脏的谣言,你知道
- 200谈谈慢性胃炎
- 200治疗感冒如何选择抗菌药物?
- 200「双硫仑样反应」药物三问
- 200肠胃炎吃什么食物好
- 200Hp感染共识
- 200胃炎口臭
- 200南都讯 昨日,大型医学专业性网
- 200胃肠息肉切除术后注意事项
- 199反流性食管炎的生活注意事项
- 199一提到胃镜许多人都觉得害怕,在
- 199口臭
- 199做胃镜前你需要知道什么呢?
转眼间,2020年的进度条仅剩下1天了,回想年初, 你信誓旦旦立下的Flag都完成了吗?
炎症性肠病是一类原因未明的慢性非特异性肠道炎症性疾病。既往对炎症性肠病的治疗目标多集中在缓解腹痛、腹泻、便血等临床症状,预防穿孔、梗阻、恶变等并发症上,但单纯控制临床症状和临床缓解并不能降低复发率和致残率。随着治疗手段的进步,“黏膜愈合”“深度缓解”成为了我们追求的终极目标。
对于IBD患者的临床缓解,目前已经形成了充分的共识。对于UC患者而言,Mayo评分≤2分即为临床缓解。而CD患者需要参考Best CDAI评分,该评分<150分即为临床缓解。(未来我们会出一期专门讲解各类常用IBD评分,请大家期待)。但临床缓解是远远不够的,仅达到临床缓解的患者的肠道中仍然存在持续的黏膜炎症和黏膜损伤,会进一步损伤肠道的结构,甚至可能会导致出血、穿孔、梗阻、癌变等并发症的发生。IBD患者亟需制定能够扭转结局的新目标。
在了解深度缓解之前,首先需要明确一下黏膜愈合的概念。目前关于黏膜愈合尚没有一个被广泛接受的标准。对于溃疡性结肠炎患者来讲,一般认为内镜下没有出血、糜烂、溃疡即为黏膜愈合。同样也可以采用Mayo 内镜评分((Mayo endoscopy subseores,MES)来判断。一般MES为0分或1分的患者即为UC黏膜愈合。研究发现,MES 0分患者的复发率远低于MES1分的患者,因此也有专家认为仅有MES 0分的患者才能评价为黏膜愈合。由于克罗恩病的控制难度高于溃疡性结肠炎,目前认为内镜下无溃疡形成即为CD的黏膜愈合。多项研究显示,与仅达到临床缓解的患者相比,达到黏膜愈合的患者有更低的复发风险、更低的手术概率和更高的生存质量。

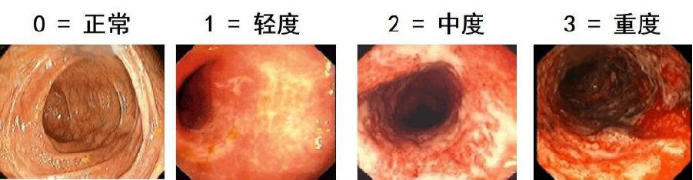
无论是溃疡性结肠炎还是克罗恩病,黏膜愈合的评判标准都依赖于内镜下所见到的肠黏膜改变。但是病理发现,即使是MES 0分的黏膜仍然存在着不同程度的“组织学炎症”或“黏膜低度炎症”。而长病程、反复发作的炎症性肠病患者结肠癌发病率明显高于健康人群,可能与这些长期存在的炎症反应有关,而“深度缓解”就是组织无炎症的理想状态。专家推测,达到临床无症状、内镜无异常、组织无炎症的“深度缓解”可以显著降低患者发生结直肠癌的风险。“深度缓解”可以将炎症性肠病相关的风险控制到最低,使我们追求的治疗的最佳理想状态。
目前针对炎症性肠病有氨基水杨酸类、糖皮质激素、免疫抑制剂等传统药物,也有生物制剂等新兴药物。这些药物在使用得当的情况下均可以取得深度缓解的目标,但是似乎生物制剂更容易达到深度缓解。研究发现,使用生物制剂的时间越早、周期越长,取得深度缓解的概率就越大。同时,生物制剂联合免疫抑制剂的深度缓解率要高于单独用药,且早期联合的优势更加明显。目前临床无症状、内镜无异常、组织无炎症的“深度缓解”可能是改变IBD病程的最佳方式。希望未来的研究能进一步揭示深度缓解与远期预后之间的关系,同时也能提供更好的治疗方案让更多的患者达到深度缓解。
本文节选《炎症性肠病治疗的理想目标:深度缓解的意义和对策》
郑大二附院IBD中心简介
请输入
作为河南省IBD的领军人物,冯百岁教授从1991年至今已从事IBD相关基础和临床研究近30年,2016年作为高端人才引进至郑大二附院消化内科工作并担任消化内科主任,2016年6月我院消化内科成立河南省首家IBD中心;2017年10月中国医药教育协会IBD专家委员会河南诊疗中心落户我院;2019年11月获批第一批中国IBD质量控制区域诊疗中心;我中心设有IBD专科门诊、专用病房、专职医生(8名)、专职护士(2名),负责IBD病例库、标本库、资料库及粪菌移植项目管理,以及临床诊治和基础研究。另外,普外科、病理科、影像科、超声科、儿科、心理科、营养科等多学科专职医生共同参与IBD诊治,在IBD的诊治方面尤其是难治性IBD领域有丰富的临床经验;团队主持IBD课题近20项,发表论文120余篇。
热门消化内科