我们知道,幽门螺杆菌(Hp)感染与多种疾病相关,但是根除Hp的治疗也会带来风险。在近日召开的第九届上海国际消化病学学术大会(SICG2021)上,来自南方医科大学南方医院的陈烨教授为我们详细介绍了不同人群进行Hp根除治疗的风险与获益。2017年发布的第五次Hp感染处理共识报告中,将第四版共识报告中的“个人要求治疗”改为了“证实有Hp感染”,这遵循的是世界胃肠病组织指南推荐的“被动治疗”策略,即“治疗所有Hp阳性者”。
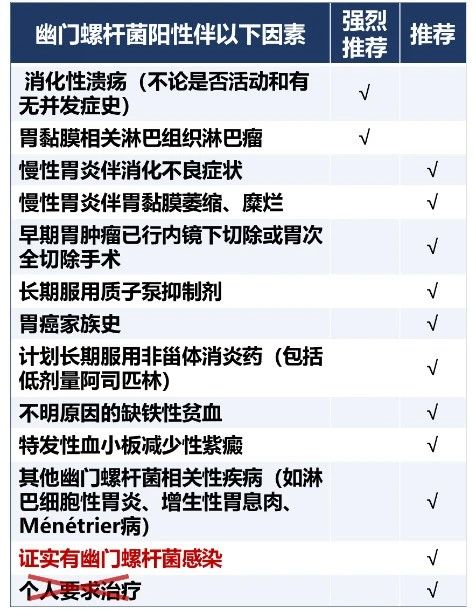
表1:幽门螺杆菌根除指征
总的来说,Hp感染与多种疾病有关,但是不同疾病/人群根除Hp的风险与获益不同。
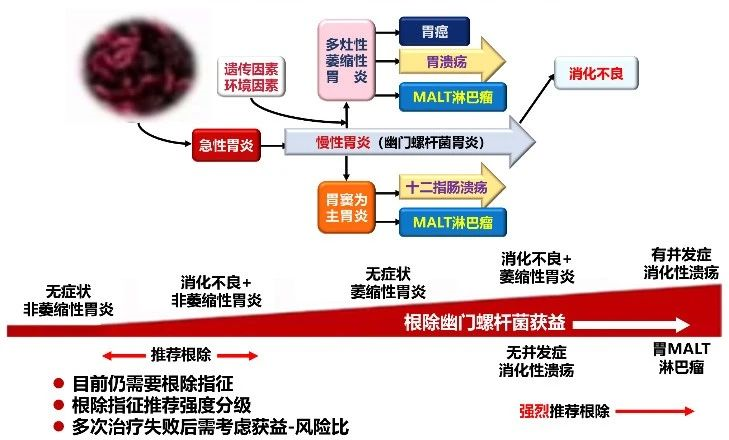
图1:不同疾病/人群根除Hp的获益程度不同(图源:陈烨教授ppt)
今天的内容较长,满满的全是干货,让我们先直接看一下结论,再逐一学习不同疾病状态下、不同人群Hp感染/根除的风险与获益吧。要点一览
根除Hp几乎在所有Hp相关胃病人群有获益,不同个体的获益程度不同;
老人和孕妇仍可从Hp根除中获益,儿童需要更严格的适应证;
Hp感染增加了炎症性肠病(IBD)、哮喘、过敏、胃食管反流病(GERD)等发病风险,尚无足够证据表明根除Hp可降低上述疾病的发病;
是否根除/如何根除Hp要通过获益和风险的权衡做出正确合理的选择。
■?消化性溃疡、胃淋巴瘤患者根除Hp获益>>>风险(强烈推荐)
Hp感染是90%以上十二指肠溃疡和70%~80%胃溃疡的病因,根除Hp可促进溃疡愈合,显著降低溃疡复发率和并发症发生率。胃MALT淋巴瘤患者的Hp感染率高达90%。Hp阳性的局部阶段(Lugano I/II期)胃MALT淋巴瘤根除Hp后,60%~80%的患者可获得缓解。几乎所有的Hp感染者均存在慢性活动性胃炎。根除Hp可显著改善胃黏膜炎性反应,阻止或延缓胃黏膜萎缩、肠化生的发生和发展,部分逆转萎缩,但难以逆转肠化生。还应注意的是,Hp胃炎是一种感染性疾病,治疗对象可扩展至无症状者。既往研究显示,Hp感染者中约5%~10%会发生Hp相关消化不良,而Hp“检测与治疗”策略是根除Hp作为消化不良处理一线治疗的措施之一。需要强调的是,在作出可靠的功能性消化不良诊断前,必须排除Hp相关消化不良。既往研究显示,Hp胃炎伴消化不良症状的患者,根除Hp后消化不良症状明显改善,可使部分患者的症状获得长期缓解,是优先选择。约90%非贲门部胃癌的发生与Hp有关。1994年,国际癌症研究机构将Hp定为I类致癌因子。对于有胃癌家族史、早期胃癌内镜下切除术后和胃黏膜萎缩和/或肠化生等胃癌发生高风险个体,根除Hp预防胃癌的获益是高于低风险个体的。此外,根除Hp预防胃癌具有成本效益比优势。Hp感染是预防胃癌最重要、最可控的危险因素。根除Hp应成为胃癌的一级预防措施。
老人、儿童、孕妇、哺乳期妇女等特殊人群,他们的抵抗力较低,肠道菌群不太稳定,那么对于他们来说,是否意味着根除Hp的获益更低或者风险更高呢?在胃癌预防方面,对于老年患者来说,根除Hp的最佳时机是在胃黏膜萎缩和肠化发生之前。即使胃黏膜发生萎缩和肠化之后,根除Hp也会有一定程度获益。在抗血小板药物相关性消化性溃疡预防方面,研究显示,抗血小板药物导致的消化性溃疡随年龄增加而增加,在老年人群尤其是男性人群中的发生率最高。对于长期服用非甾体抗炎药(NSAID)、小剂量阿司匹林的患者,Hp感染是消化性溃疡和溃疡并发症发生的独立危险因素,根除Hp可降低溃疡复发和并发症发生。首先,老年人对根除Hp治疗药物的耐受性和依从性降低,发生抗菌药物不良反应的风险增加。其次,老年人肾功能降低,相同用量的药物可能会导致较高的抗生素血药浓度和与药物相关的不良反应。但是目前缺乏数据表明长时间的治疗与老年患者的严重不良反应相关。
儿童Hp感染后症状少或无,发生严重疾病及并发症的风险低。儿童患者Hp根除治疗不利因素较多,例如抗菌药物选择余地小、对药物不良反应耐受性低、耐药率高等。此外,不排除年幼儿童Hp感染对免疫平衡可能有潜在益处,且儿童Hp感染有一定自发清除率,根除后再感染率较高。不过,儿童Hp根除也可能是有获益的,研究表明儿童消化性溃疡根除Hp获益大。Hp感染与不明原因的缺铁性贫血、特发性血小板减少性紫癜、维生素B12缺乏症等疾病相关,存在这些疾病的儿童,可检测和根除Hp。以色列一项病例对照研究还提示Hp感染可能对儿童哮喘有保护作用。Hp的存在与妊娠剧吐的风险增加有关,可导致母亲脱水、电解质紊乱以及婴儿低出生体质量、早产、畸形等并发症。无症状的Hp阳性孕妇应在产后和停止母乳喂养后接受治疗;若出现妊娠剧吐,可以在怀孕期间进行治疗。要注意的是,必须考虑治疗的药物对胎儿的毒性而选择适当的治疗方案。不建议在妊娠期和哺乳期使用铋剂、左氧氟沙星和四环素类药物。质子泵抑制剂、克拉霉素在妊娠期、哺乳期使用均是低危的,特别是在孕14周以后,而阿莫西林在整个妊娠和哺乳周期都可以使用。推荐疗程为7天,可减轻症状并且降低风险。
Hp感染/根除与GERD、IBD、哮喘、肠道菌群变化等风险的相关性如何呢?有研究显示,根除Hp会增加反流性食管炎的风险,不论既往有无食管炎的病史。另一项meta分析显示:(1)基线Hp阳性伴有GERD患者,根除Hp后糜烂性GERD的发生率显著升高;(2)基线Hp阳性但无GERD患者进入分析,在根除Hp后GERD的相关症状相当。一项meta分析显示IBD与HP感染呈负相关;另一项meta分析发现CagA血清阳性的Hp暴露与降低IBD(特别是克罗恩病)的几率存在显著关联,但对于CagA血清阴性的Hp暴露则不然。对于Hp根除后IBD的发生情况,目前还缺乏足够的研究数据。中国台湾一项研究显示,Hp感染可能增加成人发生哮喘的风险。但是一项meta分析显示:(1)在8项病例对照研究的合并分析中,哮喘组的Hp阳性率显著低于健康对照组(36.4% vs 41.9%);(2)在16项横断面研究的合并分析中,Hp阳性组的哮喘发生率低于HP阴性组(5.7% vs 10.8%)。2016国际共识认为,为避免长期临床后果,胃肠微生物群不成熟或不稳定者,根除Hp需谨慎(老人、儿童、免疫异常者)。
Hp治疗后是否会导致肠道微生物耐药基因变化呢?有研究表明,单一疗程的Hp根除疗法只导致耐药基因(ARGs)和肠道菌群的微小变化,但多疗程的Hp疗法可能对ARG和肠道菌群产生更多影响,所以一次性根除很重要。
另外,Hp治疗与未来艰难梭菌感染无关。
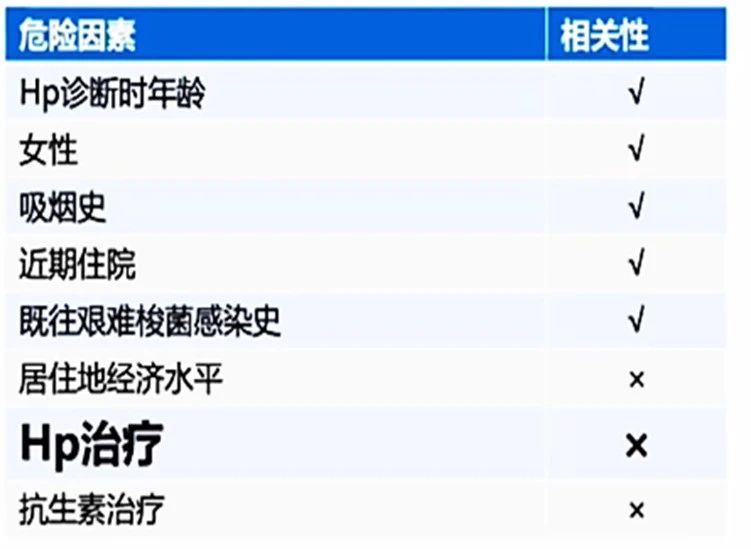
表1:Hp治疗后艰难梭菌感染的危险因素
Hp感染可导致炎症、氧化应激、线粒体功能障碍、胰岛素抵抗、影响神经递质产生等机制,导致多种胃外表现。
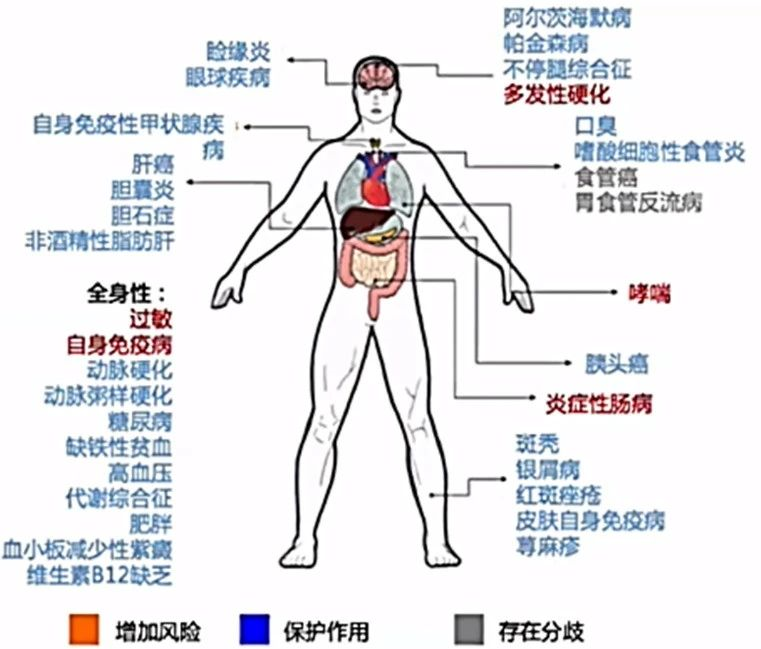
图3:Hp肠外疾病(图源:陈烨教授ppt)



